Sledování tělesného zdraví u pacientů se závažnými neorganickými duševními poruchami (psychózy, bipolární porucha, depresivní porucha)
Autoři: Jiří Masopust, Miloslav Kopeček, Vladimír Blaha
Garant: Jiří Masopust
Oponent: Michal Vrablík
Doporučení pro sledování tělesných parametrů u pacientů se závažnými duševními poruchami (schizofrenie, bipolární porucha, depresivní porucha)
(DeHert et al., 2009; DeHert et al., 2011; Galletly et al., 2016, Goldberg a Ernst, 2012; Taylor et al., 2021; Yatham et al., 2013; deLeon et al., 2022). Níže uvedená vyšetření nemusí provádět psychiatr, ale měl by znát níže uvedené parametry v určených intervalech alespoň z komunikace s praktickým lékařem, internistou či jinými specialisty.
|
Osobní a rodinná anamnéza KVO onemocnění, diabetes mellitus, dyslipidemie, hypertenze, náhlá srdeční smrt < 40 let věku v rodině Informace o užívání předepsaných i nepředepsaných léků, kouření, spotřebě alkoholu a užívání jiných návykových látek, pohybu a stravovacích návycích |
Minimálně 1x ročně obnovovat anamnestická data. |
| Hmotnost, obvod pasu, BMI | Vyšetření provést před započetím antipsychotické léčby a sedativních antidepresiv, při normálních hodnotách opakovat po 6, 12 týdnech léčby, dále 1x ročně. V případě patologických hodnot a vysokého kardiometabolického rizika (viz obrázek 1) další postup konzultovat s praktickým lékařem či příslušným specialistou. |
|
Laboratorní vyšetření (na lačno)
|
|
| Krevní tlak, pulz (ev. poslechové vyšetření hrudníku) | |
| C-reaktivní protein | Kontroluj vždy při TT nad 38C a léčbě antipsychotiky. Dále před započetím léčby klozapinem a dále 7., 14., 21. a 28. den po nasazení klozapinu. Spolu s troponinem I se provádí jako skrínink myokarditidy/závažné pneumonie či jiného zánětu. Při CRP nad 100 mg/l pátrej po etiologii zánětu, sniž přechodně klozapin na ½ dávky, protože CRP inhibuje metabolismus klozapinu v játrech (viz také doporučení pro titraci klozapinu níže). |
| D-dimery | Vždy v případě jednostranného otoku či bolestivosti končetiny při léčbě antipsychotiky. |
| EKG | Před započetím léčby psychofarmaky, dále 1 x ročně nebo při klinických potížích. V případě léků zvyšujících riziko prodloužení QTc (např. sertindol) častěji dle SPC. |
| Funkce štítné žlázy (TSH) | U všech afektivních a kognitivních poruch před zahájením první léčby, při léčbě lithiem před a po 3 měsících po nasazení a dále 1x ročně |
| Jaterní testy (ALT, AST, GMT, ALP) | Před zahájením léčby psychofarmaky metabolizovaných játry, při známé jaterní poruše, první afektivní, psychotické a kognitivní poruše, nebo u jedinců nad 60 let. Kontroly 1x ročně. Při léčbě valproátem, karbamazepinem, agomelatinem častěji dle SPC. Riziko jaterního selhání při léčbě klozapinem a chlorpromazinem. Při klinických příznacích hepatopatie častěji dle klinického obrazu. |
| Kostní denzitometrie | Při přítomnosti rizikových faktorů pro osteoporózu (např. dlouhodobá hyperprolaktinémie). |
| Kreatinfosfokináza | Při podezření na neuroleptický maligní syndrom |
| Krevní obraz** | Před započetím léčby, dále 1 x ročně (není-li v SPC uvedeno jinak např. u karbamazepinu či valproátu) nebo při klinických potížích.. |
| Myoglobin | Při podezření na neuroleptický maligní syndrom a myokarditidu. |
| Ledvinné funkce (koncentrace kreatininu, urey, minerálů – Na, K, odhadovaná glomerulární filtrace – dle vzorce CKD -EPI) | Zejména při podávání psychofarmak vylučovaných ledvinami (amisulprid, gabapentin, lithium, melperon, memantin, milnacipram, paliperidon, pregabalin, sulpirid, tiaprid), známou ledvinou poruchou nebo u jedinců s kognitivními poruchami či nad 60 let. Před započetím léčby, dále 1 x ročně (není-li v SPC uvedeno jinak) nebo při klinických potížích. Před nasazením lithia je mimo stanovení hladiny močoviny a kreatininu v séru nutné provést clearence kreatininu a glomerulární filtraci a stanovení koncentrace kalcia. Odhadovaná glomerulární filtrace a kalcemie se kontroluje 1x ročně. |
| Prolaktin* | V případě klinických projevů hyperprolaktinémie (galaktorhea, gynekomastie, amenorhea, sex. dysfunkce, neschopnost otěhotnět, patologické zlomeniny, osteoporóza ) u pacientů léčených AP1, risperidonem, paliperidonem, amisulpridem, sulpiridem. |
| Těhotenský test | Zvážit jeho užití před nasazením psychofarmak. |
| Troponin I | Odebíráme před započetím léčby klozapinem a dále 7., 14., 21. a 28. den po nasazení klozapinu. Spolu s CRP se provádí v rámci skríninku myokarditidy/závažné pneumonie při léčbě klozapinem. Při významné elevaci troponinu > 2x horního rozmezí normy u asymptomatického pacienta by mělo být zajištěno kardiologické vyšetření a zváženo vysazení či snížení klozapinu (viz také doporučení pro titraci klozapinu níže). |
KVO – kardiovaskulární onemocnění, BMI – body mass index, LDL – lipoprotein nízké denzity, HDL – lipoprotein vysoké denzity, EKG – elektrokardiogram, SPC – souhrn údajů o přípravku
*Odběr na hladinu prolaktinu provádíme dále před započetím léčby, jestliže je potřeba získat referenční hodnotu (sexuální dysfunkce, abnormality v reprodukčním systému)
**Při léčbě klozapinem monitorovací systém zaměřen na počet leukocytů a neutrofilů: prvních 18 týdnů léčby odběr 1x týdně, dále 1x měsíčně po celou dobu léčby.
Vzorec pro výpočet: BMI = tělesná hmotnost v kg / tělesná výška v metrech na druhou.
Kardiometabolické riziko u pacientů s psychiatrickými onemocněními
Současná doporučení pro prevenci kardiovaskulárních onemocnění (KVO) se zaměřují především na prevenci aterosklerotických KVO (ASKVO). Hlavní úsilí je přitom zaměřeno na identifikaci pacientů, kteří budou nejvíce profitovat z léčby rizikových faktorů. Čím vyšší je absolutní riziko, tím vyšší je profit z léčby rizikových faktorů, a tím nižší je počet pacientů, které je třeba léčit k zabránění jedné kardiovaskulární (KV) příhodě v určitém časovém období.
Hlavními kauzálními a modifikovatelnými faktory ASKVO jsou dyslipidemie (nejvýznamnější elevace LDL-cholesterol), vysoký krevní tlak, kouření cigaret a diabetes. Dalším významným rizikovým faktorem je obezita, která zvyšuje riziko KVO cestou hlavních obvyklých rizikových faktorů a jinými mechanismy. Kromě toho existuji další rizikové faktory, modifikátory rizika a klinické situace přispívající ke zvýšeni rizika.
Ve výčtu specifických pacientských skupin, u kterých je kardiovaskulární riziko (KV) zvýšené, najdeme také pacienty s psychiatrickými onemocněními (tabulka 1). Doporučení si všímají několika důležitých aspektů: KV riziko těchto pacientů je často zvýšeno v důsledku vysoké prevalence rizikových faktorů (zejména kouření či abusu dalších návykových látek, nízké pohybové aktivitě, nevhodné dietě apod.), zvýšené míry stresu, metabolických nežádoucích účinků psychofarmakoterapie a v neposlední řadě v důsledku non-adherence k doporučením. V důsledku toho se ASKVO vyskytují u pacientů s psychiatrickou diagnózou přibližně o 10 let dříve než v běžné populaci. I proto je management rizikových faktorů včetně farmakoterapie u těchto pacientů indikován.
Tabulka 1. Doporučení pro léčbu hypolipidemiky u pacientů s psychiatrickými onemocněními.
| Doporučení |
| Těžká psychiatrická onemocnění modifikují celkové riziko ASKVO. |
| Postup ovlivnění kardiovaskulárního rizika u nemocných s psychiatrickými onemocněními se neliší od postupu u pacientů s vysokým a velmi vysokým rizikem ASKVO. |
| U pacientů s psychiatrickými onemocněními je třeba věnovat pozornost zejména adherenci k úpravám životního stylu a farmakologické léčbě. |
Doporučení pro léčbu rizikových faktorů jsou obecně založena na kategoriích KV rizika:
- nízké až středně závažné riziko,
- vysoké riziko,
- velmi vysoké riziko.
Definice vysokého kardiometabolického rizika:
- pacienti s prokázaným kardiovaskulárním onemocněním (KVO)
- pacienti s diabetes mellitus
- pacienti s chronickým onemocněním ledvin
- pacienti s familiární hypercholesterolemií
- pacienti s obezitou při BMI ≥ 35
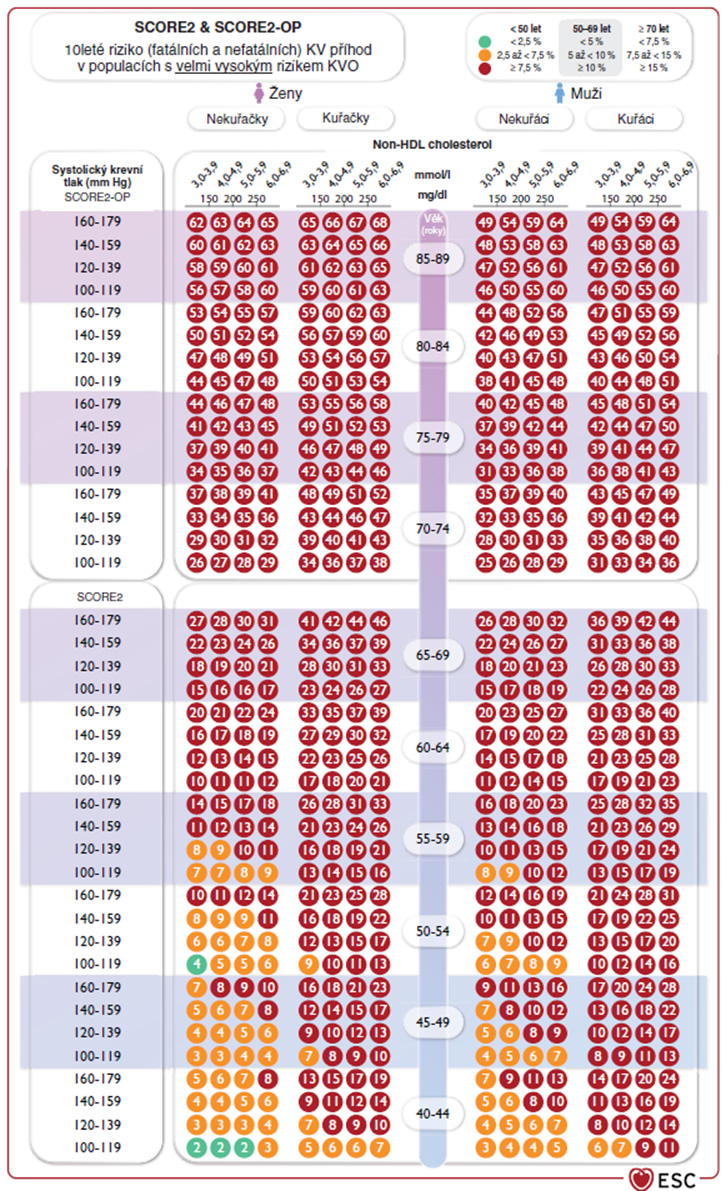
- asymptomatičtí jedinci, u kterých je vysoké nebo velmi vysoké riziko kardiovaskulární příhody v příštích deseti letech (tzv. SCORE2 – viz obrázek 1)
- pacienti se zvýšenými hodnotami izolovaných rizikových faktorů (celkový cholesterol: 8 mmol/l, LDL-cholesterol: 6 mmol/l, krevní tlak: 180/110 mm Hg a vyšší)
Míru kardiovaskulárního rizika určujeme odhadem 10letého rizika (fatálního i nefatálního) KVO na základě rizikových faktorů, tzv. SCORE (Systematic Coronary Risk Estimation). V současné době používáme nejnovější verzi SCORE2 (Systematic Coronary Risk Estimation 2) pro pacienty do 70 let věku, a SCORE2-OP (Systematic Coronary Risk Estimation 2-Older Persons) pro pacienty nad 70 let věku.
Doporučení jsou uvedena jak pro zdravé dospělé všech věkových kategorií, tak pro pacienty s prokázaným kardiovaskulárním onemocněním nebo diabetem. Ve všech věkových skupinách mohou být vodítkem pro rozhodnutí o léčbě modifikátory rizika, celoživotní riziko KVO, profit z léčby, komorbidity, křehkost pacientů a pacientovy preference. Pro rychlé stanovení kardiovaskulárního rizika pomocí SCORE2 lze využít webovou stránku u-prevent.com nebo nástroje v aplikaci Databáze léčiv.
Obrázek 1. Systém SCORE2 (Vrablík et al., 2022).
Tabulka slouží pro odhad 10letého rizika fatálního KVO na základě uvedených rizikových faktorů. Pro stanovení celkového rizika KVO (fatálních i nefatálních) je nutné riziko fatálních KVO získané z tabulky vynásobit třemi u mužů a čtyřmi u žen. Tabulka není určena pro pacienty s vysokým kardiovaskulárním rizikem (viz výše), u nichž je nutné intenzivně intervenovat rizikové faktory.
Doporučení pro zvládání antipsychotiky navozeného nárůstu hmotnosti
(upraveno dle Manu et al., 2015, Zimbron et al., 2016, Chang et al., 2021).
Základem jsou intervence týkající se zdravého životního stylu (pohyb, dietní opatření, stop kouření). Při nedostatečném efektu tohoto postupu je doporučen převod na metabolicky šetrné antipsychotikum.
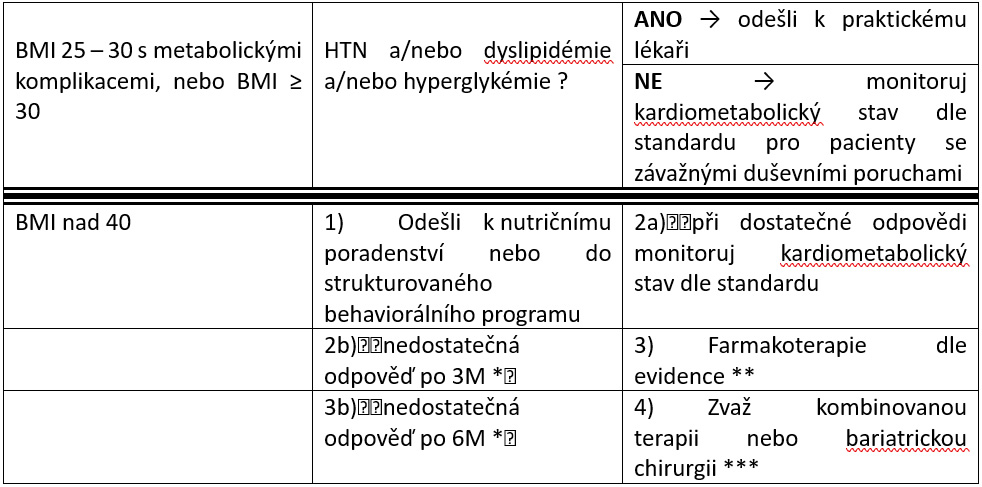
BMI – body mass index, HTN – hypertenzní nemoc
* dostatečná odpověď je definovaná jako snížení hmotnosti ≥ 5% a zlepšení kardiovaskulárních rizikových faktorů (lipidy, glukóza)
** topiramát, naltrexon-bupropion, metformin, a v případě terapie klozapinem přidání aripiprazolu (při terapii klozapinem zjištěn u mužů signifikantní efekt orlistatu)
*** bariatrická chirurgie musí být indikovaná na základě komplikací spojených s obezitou
Doporučení pro změnu antipsychotika z důvodu špatné snášenlivosti
(Taylor et al., 2021; Kopeček et al., 2022).
| Nežádoucí účinek | Doporučené antipsychotikum | Další možnost |
| Akutní extrapyramidové příznaky | aripiprazol brexpiprazol kariprazin olanzapin quetiapin |
klozapin lurasidon ziprasidon |
| Akatízie | olanzapin quetiapin |
brexpiprazol klozapin |
| Dyslipidemie | amisulprid aripiprazol lurasidon ziprasidon |
brexpiprazol kariprazin |
| Porucha glukózové tolerance | amisulprid aripiprazol lurasidon ziprasidon |
brexpiprazol kariprazin haloperidol |
| Hyperprolaktinemie | aripiprazol brexpiprazol kariprazin lurasidon quetiapin |
klozapin olanzapin ziprasidon |
| Posturální hypotenze | amisulprid aripiprazol brexpiprazol kariprazin lurasidon |
haloperidol sulpirid |
| Prodloužení QTc intervalu | brexpiprazol kariprazin lurasidon paliperidon |
nízká dávka AP neprodlužující QTc v monoterapii (kontrola EKG) |
| Sedace | amisulprid aripiprazol brexpiprazol kariprazin risperidon sulpirid |
haloperidol ziprasidon |
| Sexuální dysfunkce | aripiprazol brexpiprazol kariprazin lurasidon quetiapin |
klozapin |
| Tardivní dyskineze | klozapin | aripiprazol olanzapin quetiapin |
| Nárůst hmotnosti | amisulprid aripiprazol* brexpiprazol kariprazin lurasidon ziprasidon |
haloperidol |
*převod na aripiprazol stejně jako jeho adjuvantní podání ke stávajícímu antipsychotiku je spojeno se snížením hmotnosti a hladiny prolaktinu, zlepšení lipidového profilu a snížení hladiny glukózy
Doporučení pro titraci klozapinu
Titrační schéma pro jedince z Evropy a západní Asie s průměrným metabolismem klozapinu (deLeon et al., 2022; Kopeček et al., 2022).
| Obecná charakteristika Očekávaná terapeutická dávka je 250-400mg/d (očekávané rozpětí C/D poměrů klozapinu je 1,4-0,88). Pamatuj při podání další dávky klozapinu, že snášenlivost klozapinu lze posoudit rychle pomocí sedace či výskytu ortostatické hypotenze. Společně s Ko+diff, monitoruj první 4 týdny CRP. Zastav titraci klozapinu, pokud je významně abnormální CRP* a dále dávku nezvyšuj, dokud se CRP nenormalizuje. Zastav titraci klozapinu, pokud je koncentrace klozapinu vyšší než je doporučeno. |
| První týden Podej 25 mg klozapinu večer, aby se předešlo sedaci a ortostatické hypotenzi. Pokud je klozapin snášen dobře, denně se může navýšit o 25 mg. 2/3 dávky se podávají na noc (nenavyšuj dávku během víkendu). Cílová dávka je 100 mg na konci prvního týdne léčby klozapinem. |
| Druhý týden Společně s Ko+diff monitoruj CRP. Koncentrace klozapinu by měla být <140 ng/ml. Pokud je klozapin tolerován, navyšuj max. o 50 mg/denně. 2/3 dávky se podávají na noc (nenavyšuj dávku během víkendu). Cílová dávka je 200 mg na konci druhého týdne titrace. |
| Třetí týden Společně s Ko+diff monitoruj CRP. Koncentrace klozapinu by měla být <280 ng/ml. Pokud je klozapin tolerován, zvyšuj o 25 mg/d. 2/3 dávky se podávají na noc (nenavyšuj dávku během víkendu). Cílová dávka je 250 mg pro nekuřáky a 300 mg pro kuřáky na konci třetího týdne titrace. |
| Čtvrtý týden Společně s Ko+diff monitoruj CRP. Koncentrace klozapinu by měla být <350 ng/ml. Doporučená cílová dávka se pohybuje od 250 mg pro ženy nekuřačky a 400 mg pro muže kuřáky. Pokud je pacient žena nekuřačka a je dostupné měření sérové/plazmatické koncentrace klozapinu, proveď ho po jednom týdnu, kdy je dosaženo dávky 250mg/d a rozhodni o dalším postupu na základě sérové/plazmatické koncentrace. Navýšení je možné o 25mg/d, ale navýšení nesmí překročit dávku o více jak 50mg/týdně. Po dosažení cílové dávky, proveď po 1 týdnu od jejího dosažení měření sérové/plazmatické koncentrace klozapinu a rozhodni o dalším postupu na základě sérové/plazmatické koncentrace. |
*abnormální hladina CRP je > 5 mg/l. Zpomalení metabolismu klozapinu bylo v NUDZ nejčastěji pozorováno při CRP > 10 mg/l.
Titrační schéma pro jedince z Evropy a západní Asie s pomalým metabolismem klozapinu (deLeon et al., 2022; Kopeček et al., 2022).
| Obecná charakteristika Očekávaná terapeutická dávka je 100-200mg/d (očekávané rozpětí C/D poměrů klozapinu je 3,5-1,75). Toto schéma je pro pacienty užívající orální antikoncepci, valproát či pro jedince s obezitou. Pamatuj, při podání další dávky klozapinu, že snášenlivost klozapinu lze posoudit rychle pomocí sedace či výskytu ortostatické hypotenze. Společně s Ko+diff. monitoruj první 4 týdny CRP. Zastav titraci klozapinu, pokud je významně abnormální hodnota CRP* a dále dávku nezvyšuj, dokud se CRP nenormalizuje. Zastav titraci klozapinu, pokud je koncentrace klozapinu v séru vyšší než je doporučeno. |
| První týden Podej 12,5 mg klozapinu večer, aby se předešlo sedaci a ortostatické hypotenzi. Pokud je klozapin snášen dobře, denně se může navyšovat o 12,5 mg. 2/3 dávky se podávají na noc (nenavyšuj dávku během víkendu). Cílová dávka je 50 mg na konci prvního titračního týdne. |
| Druhý týden Společně s Ko+diff, monitoruj CRP. Koncentrace klozapinu by měla být <175 ng/ml. Pokud je klozapin dobře tolerován, denně se může navyšovat o 25 mg. 2/3 dávky se podávají na noc (nenavyšuj dávku během víkendu). Cílová dávka je 75 mg na konci druhého týdne titrace. |
| Třetí týden Společně s Ko+diff, monitoruj CRP. Koncentrace klozapinu by měla být <263 ng/ml. Pokud je klozapin tolerován zvyšuj o 25 mg/d. 2/3 dávky se podávají na noc (nenavyšuj dávku během víkendu). Cílová dávka je 100 mg pro nekuřáky a 150 mg pro kuřáky na konci třetího týdne titrace. |
| Čtvrtý týden Společně s Ko+diff, monitoruj CRP. Koncentrace klozapinu by měla být <350 ng/ml. Doporučená cílová dávka se pohybuje od 100 mg pro ženy nekuřačky a 200 mg pro muže kuřáky. Pokud je pacient žena nekuřačka a je dostupné měření sérové/plazmatické koncentrace klozapinu, proveď ho po jednom týdnu, kdy je dosaženo dávky 100mg/d a rozhodni o dalším postupu na základě sérové/plazmatické koncentrace. Pro ostatní je možné navýšení o 25mg/d, ale nesmí překročit navýšení o více jak 50mg/týdně. Po dosažení cílové dávky, proveď po 1 týdnu od jejího dosažení měření sérové/plazmatické koncentrace klozapinu a rozhodni o dalším postupu na základě sérové/plazmatické koncentrace. |
*abnormální hladina CRP je > 5 mg/l. Zpomalení metabolismu klozapinu bylo v Národním ústavu duševního zdraví (NUDZ) nejčastěji pozorováno při CRP > 10 mg/l.
Poznámka: klozapin je ve většině případů nasazen a dávka titrována za hospitalizace.
Literatura
Bauer M, Severus E, Köhler S, Whybrow PC, Angst J, Möller HJ; Wfsbp Task Force on Treatment Guidelines for Unipolar Depressive Disorders. World Federation of Societies of Biological Psychiatry (WFSBP) guidelines for biological treatment of unipolar depressive disorders. part 2: maintenance treatment of major depressive disorder-update 2015. World J Biol Psychiatry 2015; 16: 76-95.
Bauer M, Pfennig A, Severus E, Whybrow PC, Angst J, Möller HJ; World Federation of Societies of Biological Psychiatry. Task Force on Unipolar Depressive Disorders. World Federation of Societies of Biological Psychiatry (WFSBP) guidelines for biological treatment of unipolar depressive disorders, part 1: update 2013 on the acute and continuation treatment of unipolar depressive disorders.
World J Biol Psychiatry 2013; 14: 334-385.
De Hert M, Dekker JM, Wood D, Kahl KG, Holt RIG, Moller HJ. Cardiovscular disease and diabetes in people with severe mental illness position statement from European Psychiatric Association (EPA), supported by the European Association for the Study of Diabetes (EASD) and the European Society of Cardilogy (ESC). Eur Psychiatry 2009; 24: 412-424.
De Hert M, Correll CU, Bobes J, Cetkovich-Bakmas M, Cohen D, Asai I, Detraux J, Gautam S, Moller HJ, Ndetei DM, Newcomer JW, Uwakwe R, Leucht S. Physical illness in patients with severe mental disorders. I. Prevalence, impact of medications and disparities in health care. World Psychiatry 2011; 10: 52-77.
de Leon J, Schoretsanitis G, Smith RL, Molden E, Solismaa A, Seppälä N et al. An International Adult Guideline for Making Clozapine Titration Safer by Using Six Ancestry-Based Personalized Dosing Titrations, CRP, and Clozapine Levels. Pharmacopsychiatry 2022; 55(2):73-86.
Dodd S, Mitchell PB, Bauer M, Yatham L, Young AH, Kennedy SH, Williams L, Suppes T, Lopez Jaramillo C, Trivedi MH, Fava M, Rush AJ, McIntyre RS, Thase ME, Lam RW, Severus E, Kasper S, Berk M. Monitoring for antidepressant-associated adverse events in the treatment of patients with major depressive disorder: An international consensus statement. World J Biol Psychiatry 2017 Oct 6:1-19.
Galletly C, Castle D, Dark F, Humberstone V, Jablensky A, Killackey E, Kulkarni J, McGorry P, Nielssen O, Tran N. Royal Australian and New Zealand College of Psychiatrists clinical practice guidelines for the management of schizophrenia and related disorders. Aust N Z J Psychiatry 2016; 50: 410-472.
Goldberg JF, Ernst CL. Managing the side effects of psychotropic medications. Washington, DC: American Psychiatric Publishing, Inc., 2012; 496.
Chang SC, Goh KK, Lu ML. Metabolic disturbances associated with antipsychotic drug treatment in patients with schizophrenia: State-of-the-art and future perspectives.
World J Psychiatry 2021; 11(10):696-710.
Kennedy SH, Lam RW, McIntyre RS, Tourjman SV, Bhat V, Blier P, Hasnain M, Jollant F, Levitt AJ, MacQueen GM, McInerney SJ, McIntosh D, Milev RV, Müller DJ, Parikh SV, Pearson NL, Ravindran AV, Uher R; CANMAT Depression Work Group. Canadian Network for Mood and Anxiety Treatments (CANMAT) 2016 Clinical Guidelines for the Management of Adults with Major Depressive Disorder: Section 3. Pharmacological Treatments. Can J Psychiatry 2016; 61: 540-560.
Kopeček M, Švancer P, Masopust J. Novinky v léčbě schizofrenie. Psychiatrie 2022; 26: 87-93.
Manu P, Shulman M, Vacampfort D, De Hert M, Correl CU. Weight gain and obesity in schizophrenia: epidemiology, pathobiology, and management. Acta Psychiatr Scand 2015; 132: 97-108.
Taylor DM, Barnes TRE, Young AH. Maudsley prescribing guidelines in psychiatry. 14th ed. London: Wiley-Blackwell, 2021; 956.
Visseren FLJ, Mach F, Smulders YM, Carballo D, Koskinas KC, Bäck M, Benetos A, Biffi A, Boavida JM, Capodanno D, Cosyns B, Crawford C, Davos CH, Desormais I, Di Angelantonio E, Franco OH, Halvorsen S, Hobbs FDR, Hollander M, Jankowska EA, Michal M, Sacco S, Sattar N, Tokgozoglu L, Tonstad S, Tsioufis KP, van Dis I, van Gelder IC, Wanner C, Williams B; ESC National Cardiac Societies; ESC Scientific Document Group. 2021 ESC Guidelines on cardiovascular disease prevention in clinical practice. Eur Heart J. 2021 Sep 7;42(34):3227-3337. doi: 10.1093/eurheartj/ehab484. Erratum in: Eur Heart J. 2022 Nov 7;43(42):4468. PMID: 34458905.
Vrablík M, Piťha J, Bláha V, Cífková R, Freiberger T, Karásek D, et al.. Stanovisko výboru České společnosti pro aterosklerózu k doporučením ESC/EAS pro diagnostiku a léčbu dyslipidémií z roku 2019. Cor Vasa. 2020;62(2):185-197. doi: 10.33678/cor.2020.024.
Vrablík M, Cífková R, Tuka V, Linhart A. Doporučený postup Evropské kardiologické společnosti pro prevenci kardiovaskulárních onemocnění v klinické praxi 2021.Souhrn dokumentu připravený Českou kardiologickou společností. Cor Vasa. 2022;64(2):165-211. doi: 10.33678/cor.2022.035.
Yatham LN, Kennedy SH, Parikh SV, Schaffer A, Beaulieu S, Alda M, O'Donovan C, Macqueen G, McIntyre RS, Sharma V, Ravindran A, Young LT, Milev R, Bond DJ, Frey BN, Goldstein BI, Lafer B, Birmaher B, Ha K, Nolen WA, Berk M. Canadian Network for Mood and Anxiety Treatments (CANMAT) and International Society for Bipolar Disorders (ISBD) collaborative update of CANMAT guidelines for the management of patients with bipolar disorder: update 2013.
Bipolar Disord 2013; 15: 1-44.
Zimbron J, Khandaker GM, Toschi Ch, Jones PB, Fernandez-Egea E. A systematic review and meta-analysis of randomized controlled trials and treatments of clozapine – induced obesity and metabolic syndrome. Eur Neuropsychophamacol 2016; 26: 1353 – 1365.
Datum zveřejnění: 5. 9. 2023
