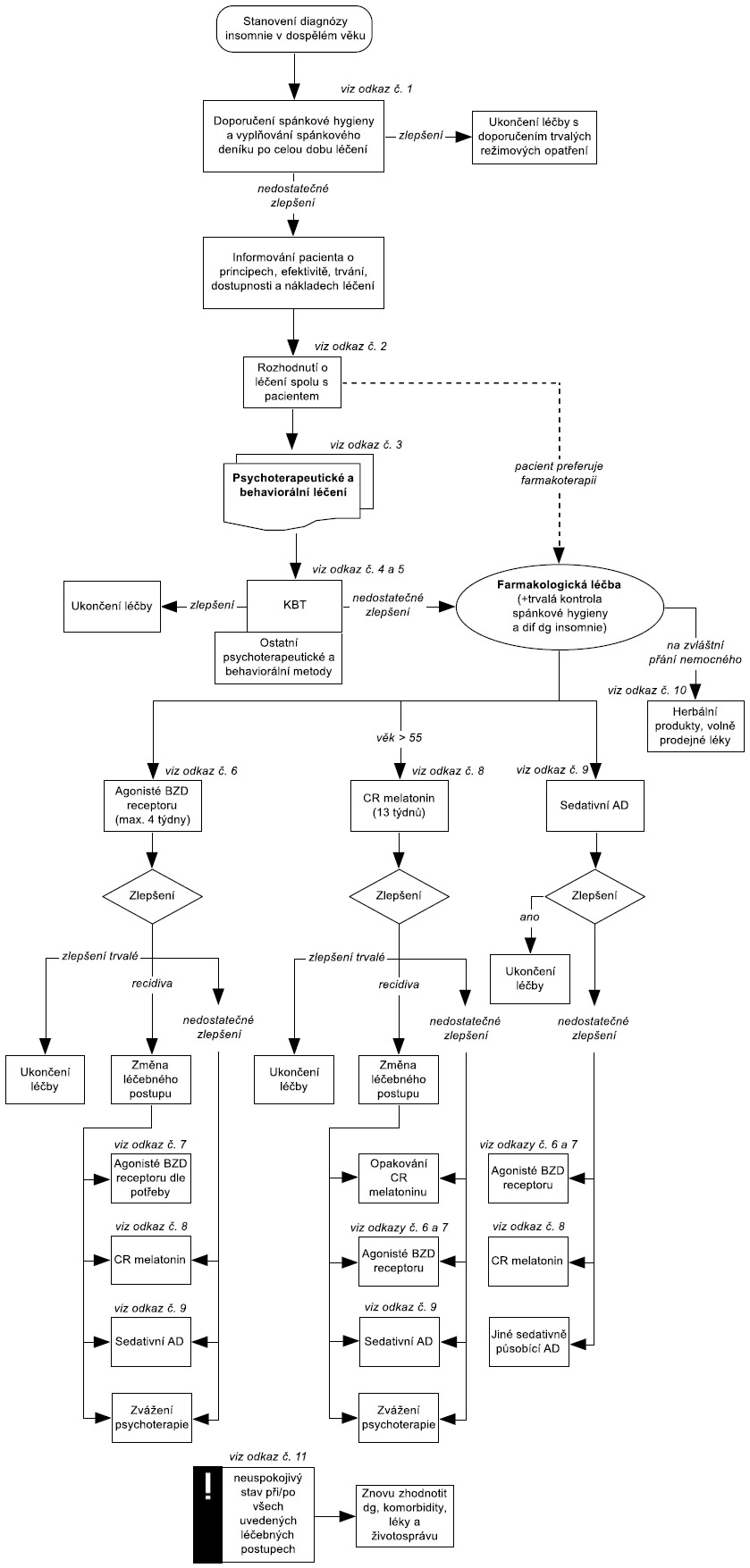
Odkaz č. 1
Spánková hygiena - soubor základních životosprávných opatření k usnadnění spánku (1,2, zkráceno dle 1):
Pravidelná doba uléhání a zejm. vstávání.
Žádné stimulační látky ve druhé polovině dne.
Vynechání nebo radikální zkrácení spánku po obědě, vynechání spánku v jiné denní doby.
Fyzická aktivita v denní době nikoliv před spaním.
Expozice dennímu světlu.
Na lůžku žádné další aktivity (TV, internet, telefonování, práce, učení).
Klidový režim před ulehnutím.
Přiměřené prostředí pro spánek v ložnici.
Přiměřeně střídmý příjem potravy před spánkem.
IV-expertní názory, klinická zkušenost
Odkaz č. 2
Léčení insomnie může být farmakologické nebo psychoterapeutické a behaviorální (2,3,11,12), oba směry léčení je možné kombinovat. Kontrolovaná studie (4) prokázala, že krátkodobá kombinovaná léčba (KBT cílená na insomnii=KBT-I + agonista BZD), následovaná vysazením farmaka a pokračováním KBT-I samotné má nejlepší dlouhodobý výsledek. Kombinace KBT-I a BZD agonisty v iniciální fázi přináší rychlejší zlepšeni (ve srovnání se samotnou KBT-I ), ale dlouhodobé užívaní hypnotika je nežádoucí.
I - metaan <3 RCT nebo RCT
Odkaz č. 3
Bylo opakovaně prokázáno, že psychoterapeutické postupy při léčení insomnie (zejm. KBT-I) jsou velmi účinné. Vzhledem k omezené dostupnosti profesionální psychoterapie je doporučováno, aby jednoduchá psychoterapie a behaviorální léčení (obsahující např. edukaci, terapii kontroly podnětů, restrikci doby spánku, relaxaci) byly nemocnému aplikovány i méně školenými pracovníky (sestrou, nespecializovaným lékařem). Účinnost těchto postupů byla potvrzena klinickými studiemi (5,6).
II - kvalitní, kvaziexperimentální deskript. studie
Odkaz č. 4
KBT-I je multikomponentni terapeutický přístup, jehož účinnost byla potvrzena řadou klinických studií (2,4,7,11). První intervencí je detailní edukace o vzniku, příčinách a udržujících faktorech poruchy a prezentace kognitivně-behaviorálního modelu insomnie. Je výhodné aplikovat psychometrické škály ke zhodnocení závažnosti poruchy a pro následné sledování vývoje a terapeutické efektivity. Další etapou je sledování spánkových parametrů pomocí spánkového deníku, poučeni o pravidlech spánkové hygieny, a následně aplikace spánkové restrikce.
I - metaan <3 RCT nebo RCT
Odkaz č. 5
Souběžně se spánkovou restrikcí zavedeme “kontrolu podnětů” (restrikce stimulujících podnětů před ulehnutím, doporučení vstát, pokud se nedaří usnout do 15-20 min., zákaz vykonávat v lůžku jiné činnosti než spánek a sex). Následuje kognitivní terapie, jejímž cílem je dekatastrofizace insomnie a jejích důsledků a akceptace výkyvů kvality spánku. Kognitivní terapie snižuje úzkost vázanou na nespavost. Další součástí KBT-I je např. relaxace či tzv. “paradoxní záměr” (pacient se snaží nepodlehnout ospalosti a zůstat probuzen co nejdéle).
I - metaan <3 RCT nebo RCT
Odkaz č. 6
Účinek a bezpečnost 28denního podávání zolpidemu a zopiklonu jsou dokladovány studiemi. Dlouhodobé podávání bylo zkoušeno v omezené míře a je rizikové ze vzniku závislosti. Midazolam má také prokázanou účinnost a bezpečnost při podávání do 2 týdnů, pro nežádoucí účinky (amnestický efekt, rebond insomnie a anxiety) není lék první volby (2).
I - metaan <3 RCT nebo RCT
Odkaz č. 7
Intermitentní podávání agonistů benzodiazepinového receptoru nebylo dokonale zkoumáno - zkoušení proběhlo pouze se zolpidemem (8). Tato metoda podávání hypnotika nevedla k závislosti, ale celkový hypnotický účinek byl menší.
Podávání hypnotika po nočním probuzení není doporučováno pro možnost přetrvávání útlumu do následující periody bdělosti a pro možnost navození podmíněných probuzení z anticipace aplikace léku (2).
II - kvalitní, kvaziexperimentální deskript.studie
Odkaz č. 8
Melatonin s prodlouženým uvolňováním - CR melatonin průkazně a bezpečně zlepšuje insomnii u pacientů nad 55 let při podávání až do 13 týdnů (9). Předpokládá se, že lze dosáhnout léčebného efektu i u některých dospělých mladších 55 let.
I - metaan <3 RCT nebo RCT
Odkaz č. 9
Trazodon, mirtazapin a amitriptyllin jsou antidepresiva (AD) se sedativním účinkem. Podávají se večer (trazodon 50-150 mg, mirtazapin 7,5-30 mg a amitriptyllin 12,5-50 mg). Jejich hypnotický účinek je prokázán jen u nemocných s insomnií a depresí, ale jejich obecné použití je doporučováno většinou autorů. Jejich sedativní účinek může však přetrvávat do následujícího dne. Nežádoucím účinkem mirtazapinu z hlediska spánku může být vyvolání nebo zhoršení syndromu neklidných nohou (3,10).
IV-expertní názory, klinická zkušenost
Odkaz č. 10
Herbální a jiné volně prodejné léky pro spaní nemají prokázaný účinek, ale v některých případech mohou při léčbě nespavosti pomoci. Jejich bezpečnost nebyla hodnocena. Podávají se na žádost nemocného a jako samoléčba (11).
IV-expertní názory, klinická zkušenost
Odkaz č. 11
Neúspěch všech farmakologických a psychoterapeutických a behaviorálních metod je důvodem k důslednějšímu prověření diagnózy a prověření dodržování spánkové hygieny. Ve zcela výjimečných případech je možno vyzkoušet léky, které nejsou registrovány jako hypnotika: gabapentin, tiagabin, pregabalin, quetiapin, olanzapin a benzodiazepiny. Jejich účinek není však prověřen studiemi a mohou mít nežádoucí účinky.
IV-expertní názory, klinická zkušenost